Preživetje COVID-19 in njegov vpliv na kronično ledvično bolezen
Mar 27, 2022
ali.ma@wecistanche.com
JOSHUA D. LONG, IAN STROHBEHN, RANI SAWTELL, ROBY BHATTACHARYYA in MEGHAN E. SISE
Do 87 odstotkov bolnikov, hospitaliziranih s koronavirusno boleznijo 2019 (COVID-19), ima po okužbi kronične posledice. Dolgoročni vplivCOVID-19okužba, ki vpliva na delovanje ledvic, na tej točki pandemije COVID-19 v veliki meri ni znana. V tem pregledu izpostavljamo trenutno razumevanje patofiziologije ledvične-19-poškodbe, povezane s COVID-om, in vplivCOVID-19morda nadolgoročno delovanje ledvic. COVID-19-inducirana akutna ledvična poškodba lahko vodi do tubularne poškodbe, endotelijske poškodbe in glomerularne poškodbe. Poudarjamo histopatološke korelacije iz velikih serij biopsije in obdukcije ledvic. Z izčrpnim pregledom objavljene literature do danes povzemamo stopnje okrevanja po AKI, povezani s COVID{1}}. Nazadnje razpravljamo o tem, kako lahko nekatere genetske razlike, vključno z aleli tveganja APOL1 (dejavnik tveganja za kolaps glomerulopatije), skupaj s sistemskimi razlikami v zdravstvenem varstvu, povzročijo nesorazmerno breme upada delovanja ledvic po COVID-19-pri rasnih in etničnih manjšinah Poudarjamo potrebo po prospektivnih študijah za določitev resnične incidence bremena kronične ledvične bolezni po COVID-19. (Translacijske raziskave 2022;241:70 82)
Okrajšave: AKI=akutna ledvična bolezen; aOR=prilagojeno razmerje kvot; ATN=akutna tubularnekroza; COVAN=COVID-19-povezana nefropatija; COVID-19=koronavirusna bolezen 2019; CKD=kronična ledvična bolezen; eGFR=ocenjena hitrost glomerularne filtracije; ESKD=končna ledvična bolezen; razmerje HR =; TMA=trombotična mikroangiopatija

Kliknite za korenino mace ginseng cistanche morski konjiček za kronično ledvično bolezen.
UVOD
Do 30. septembra 2021 je bilo več kot 233 milijonov bolnikov po vsem svetu okuženih zSARS-CoV-2virus in umrlo je več kot 4,7 milijona ljudi.1 Koronavirusna bolezen 2019 (COVID-19) je bolezen dihal, ki se po resnosti giblje od asimptomatskih ali blagih simptomov zgornjih dihal do odpovedi dihanja in smrti. Akutne manifestacije COVID-19 so dobro opisani in huda COVID-19 lahko povzroči poškodbe več organov in odpoved.2-4
Recently, there has been increased coverage in the lay and scientific press about the chronic health consequences of COVID-19 in survivors. Accumulating data suggest that surviving patients may experience a wide array of persistent symptoms referred to as postacute sequelae of SARS-CoV-2 (PASC) or long COVID. Some studies suggests that symptoms of COVID-19 persist beyond 8-12 weeks in up to 25% to 50% of patients with mild COVID-19 (not requiring hospitalization) and up to 87% of patients hospitalized for COVID-19.5-7 In a large study of >1300 hospitaliziranih bolnikov s COVID-19, ki so preživeli in bili odpuščeni domov s storitvami zdravstvene oskrbe na domu, je bilo le 40 odstotkov bolnikov neodvisnih pri vseh vsakodnevnih življenjskih dejavnostih 30 dni.8 Kronična utrujenost je najpogosteje poročan dolgoročni simptom, ki prizadene do 69 odstotkov preživelih.9 Dolgotrajni simptomi lahko prizadenejo tudi pljuča, kar vodi do nestrpnosti do vadbe in kroničnega kašlja. O nevropsihiatričnih dolgoročnih učinkih so poročali pri 33 do 61 odstotkih bolnikov in vključujejo kronični glavobol, depresijo, nespečnost ter motnje spomina in koncentracije. Vztrajni kardiometabolični zapleti vključujejo bolečino ali tiščanje v prsnem košu.5 Cepljeni posamezniki so dovzetni za vdor okužbe in učinke dolgega COVIDa; do 19 odstotkov posameznikov s prelomnimi primeri je poročalo, da imajo vsaj en simptom dolgotrajne bolezni COVID (izguba vonja, kašelj, utrujenost, šibkost, zasoplost ali mialgija, ki traja več kot 6 tednov).10
V tem pregledu preučujemo trenutno razumevanje patofiziologije poškodbe ledvic pri bolnikih, okuženih s COVID-19, in njene možne dolgoročne učinke na ledvice, ki lahko spodbujajo pojavnost in napredovanje kronične ledvične bolezni (CKD) po COVID{{2 }}. Raziskujemo, kako so akutna ledvična poškodba (AKI) ter kronična in končna ledvična bolezen (ESKD) pomembni dejavniki tveganja za umrljivost zaradi COVID-a-19. Nazadnje raziskujemo, kako lahko rasne in etnične razlike prispevajo k tveganju kronične ledvične bolezni pri osebah, ki so preživele COVID-19.

ekstrakt cistanche
EPIDEMIOLOGIJA AKUTNE LEDVIČNE POŠKODBE IN HOSPITALIZIRANIH BOLNIKOV S COVID-19
AKI je pogost pri bolnikih, hospitaliziranih zaradi bolezni COVID-19. Nedavni sistematični pregled in metaanaliza 54 publikacij, ki je vključevala 30.639 bolnikov, je pokazala, da je bila skupna razširjenost AKI 28 odstotkov (95-odstotni IZ 22 odstotkov, 34 odstotkov) med hospitaliziranimi bolniki in 9 odstotkov (95-odstotni IZ 7 odstotkov, 11 odstotkov), ki so potrebovali dializo za AKI. (Stodij 3D).11 AKI 3D stadija je še pogostejši pri bolnikih s COVID-19, ki potrebujejo intenzivno nego; v multicentrični študiji v Združenih državah, Gupta et al. ugotovili, da je 637 od 3099 bolnikov (21 odstotkov), sprejetih na intenzivno nego, potrebovalo nadomestno ledvično zdravljenje za AKI.12 Dobro zasnovane študije pred COVID-19 so ocenile, da le 5 odstotkov bolnikov na intenzivni negi običajno potrebuje RRT.13 Več študij je primerjalo tveganje za AKI in potrebo po dializi pri bolnikih, hospitaliziranih s COVID-19, na bolnike, hospitalizirane z drugimi okužbami dihal (tj. gripo) in so ugotovili bistveno večje tveganje pri COVID-19.14-16 Vendar so sčasoma zdi se, da stopnja AKI pri hospitaliziranih bolnikih s COVID-19 upada; Charytan in drugi so ugotovili, da je bila marca 2020 v New Yorku hospitalizirana 32,5-odstotna incidenca AKI, kar se je avgusta 2020 zmanjšalo na 17,2 odstotka hospitaliziranih bolnikov s COVID-19.17 Dellepiane in sodelavci so pokazali, da so stopnje AKI v zdravstvenem sistemu New Yorka še naprej padal kljub jeseni in zimi 18.2020
Kar zadeva druga stanja, je že obstoječa KLB pomemben dejavnik tveganja za AKI. Prospektivna kohortna študija 701 bolnikov s COVID-19 je pokazala, da je bila incidenca AKI bistveno višja pri bolnišničnih bolnikih s povišanim izhodiščnim kreatininom kot pri bolnišničnih bolnikih z normalnim izhodiščnim kreatininom (11,9 odstotka v primerjavi s 4,0 odstotki).19 Študija 3.993 hospitaliziranih bolnikov v New Yorku so ugotovili, da je kronična ledvična bolezen neodvisen napovedovalec hude AKI (prilagojeno razmerje obetov [aOR] 2,8, 95-odstotni IZ 2,1 do 3,7).20,21
Čeprav je AKI pogosta neželena posledica bolezni COVID-19, je v javnosti premalo prepoznana. Medtem ko se večina Američanov zaveda učinkov COVID-19, o katerih mediji pogosto poročajo, kot so akutna dihalna odpoved, pljučnica in sindrom akutne dihalne stiske (58 odstotkov, 54 odstotkov, 52 odstotkov), National Kidney Foundation-Harris Anketa, izvedena maja 2020, je pokazala, da se samo 17 odstotkov Američanov zaveda, da lahko COVID- 19 povzroči AKI. To ni značilno samo za AKI, povezano s COVID-19, saj je ozaveščenost o ledvični bolezni v drugih okoljih nizka, vključno med laično javnostjo, zdravstvenimi delavci in celo med bolniki, pri katerih se pojavi AKI in kronična ledvična bolezen.22-25 Pomanjkanje ozaveščenosti o tveganja ledvične-19-povezane bolezni COVID lahko ovirajo prizadevanja za zagotovitev ustreznega spremljanja po AKI, da se zmanjšajo učinki ledvične bolezni na posameznika in družbo.

AKUTNE, KRONIČNE IN KONČNE LEDVIČNE BOLEZNI DEJAVNIKI TVEGANJA ZA SMRTNOST ZARADI COVID-a-19
Že obstoječa kronična ledvična bolezen in kronična kronična ledvična bolezen sta bili med najbolj ponovljivimi in zanesljivimi napovedovalci hude in kritične bolezni pri bolnikih s COVID-19. Prospektivna kohortna študija 701 hospitaliziranih bolnikov s COVID-19 je pokazala, da so imeli bolniki z boleznijo ledvic 2 do 4-krat večje tveganje za smrt v bolnišnici, odvisno od tega, kako je bolezen ledvic opredeljena. Proteinurija in hematurija katere koli stopnje, povišan izhodiščni dušik sečnine v krvi, povišan serumski kreatinin in AKI, večja od stopnje 2 (! 2-kratno povečanje od izhodišča) so bili vsi povezani s smrtjo v bolnišnici po prilagoditvi glede na starost, spol, resnost bolezni ob sprejemu, komorbiditete in število limfocitov.19 Chan et al. so ugotovili 50-odstotno stopnjo umrljivosti med bolniki z AKI v primerjavi z 8 odstotki pri bolnikih brez AKI.26 Gupta et al. so ugotovili, da kritično bolni bolniki, ki potrebujejo nadomestno ledvično zdravljenje AKI je imela 55-odstotno stopnjo umrljivosti.27 Med kritično bolnimi bolniki, ki potrebujejo mehansko ventilacijo in dializo, stopnja umrljivosti presega 70 odstotkov.28
Metaanaliza, izvedena v 2020 štirih študijah, ki so vključevale 1389 edinstvenih bolnikov, je odkrila pomembno povezavo med kronično ledvično boleznijo in hudo boleznijo COVID-19[OR 3,03 (95-odstotni IZ 1,09 8,47), I2=0. 0 odstotkov, Cochranov Q, P=0.84], kljub dejstvu, da nobena od študij ni odkrila te povezave posamezno.29 Ločena metaanaliza s podatki iz 9 študij je pokazala, da je kronična ledvična bolezen povezana z večjim tveganjem za umrljivost ( neprilagojen RR 3,25 [1,13 do 9,28]).30 Študija OPEN-SAFELY je analizirala približno 17 milijonov odraslih v Angliji od 1. februarja 2020 do 6. maja 2020 in ugotovila, da sta eGFR 30-60 in eGFR<30 were="" associated="" with="" a="" 1.33="" and="" 2.52="" increased="" risk="" of="" mortality="" from="" covid-19="" in="" fully="" adjusted="">
Logistični dejavniki, ki so vplivali na to, kako bolniki s kronično ledvično boleznijo in ESKD dostopajo do oskrbe, so morda te bolnike dodatno izpostavili večjemu tveganju za okužbo s COVID{0}} med prvim valom pandemije. Bolniki s kronično ledvično boleznijo Bolniki niso mogli v karanteno zaradi potrebe po dializi in pogostih zdravstvenih težav skrbstvene interakcije. Po podatkih srednje velikega nacionalnega ponudnika dialize se je v klinikah z vsaj enim primerom COVID-19v prvih 3 mesecih pandemije v Združenih državah okužilo 5,5 odstotka vseh bolnikov v teh klinikah.32 Resnost je bila zelo visoka v tudi dializno populacijo: retrospektivna kohortna študija 7533 bolnikov z ESKD na dializi v Kaliforniji je ugotovila, da je med njihovimi 133 bolniki, okuženimi s COVID-19 na dializi, 57 odstotkov potrebnih hospitalizacij.33 Glede na obstoječo literaturo so stopnje umrljivosti pri bolnikih z ESKD, ki so bili hospitaliziranih zaradi COVID-19 se giblje od 21 odstotkov do 32 odstotkov .33-37 Tveganje umrljivosti med bolniki na dializi, ki so bili sprejeti na enoto za intenzivno nego zaradi COVID-19, presega 50 odstotkov .38
Nazadnje je morda manj verjetno, da bodo bolniki s kronično ledvično boleznijo in kronično ledvično boleznijo upravičeni do zdravljenja ali preskušanj COVID-19. Remdesivir, edino protivirusno zdravljenje, trenutno odobreno za hospitalizirane bolnike v Združenih državah, prvotno ni bilo raziskano pri bolnikih z eGFR < 30="" ml/="" min/1,73="" m2="" zaradi="" pomislekov="" glede="" kopičenja="" zdravila,="" njegovega="" aktivnega="" presnovka="" in="" nosilca="" ciklodekstrina.39="" vendar="" je="" več="" majhnih="" serij="" primerov="" pokazalo,="" da="" je="" lahko="" remdesivir="" varen="" pri="" bolnikih="" z="" egfr="">< 30="" ml/min/1,73="" m2="" ali="" na="" dializi.="" .40-42="" post="" hoc="" analiza="" podatkov="" kliničnih="" preskušanj="" je="" pokazala,="" da="" je="" bilo="" pri="" bolnikih,="" zdravljenih="" z="" remdesivirjem,="" zmanjšano="" delovanje="" ledvic;="" pri="" 30="" odstotkih="" bolnikov,="" ki="" so="" prejemali="" placebo,="" se="" je="" očistek="" kreatinina="" zmanjšal,="" medtem="" ko="" je="" samo="" 15="" odstotkov="" bolnikov="" na="" 5-dnevnem="" zdravljenju="" z="" remdesivirjem="" doživelo="" upad="" očistka="" kreatinina.43="" študije,="" ki="" povzemajo="" vključitvena="" in="" izključitvena="" merila="" kliničnih="" preskušanj="" terapevtikov="" za="" covid{15}="" }="" so="" ugotovili,="" da="" je="" ledvična="" bolezen="" merilo="" za="" izključitev="" v="" približno="" polovici="" preskušanj.44,45="" tako="" poleg="" visokega="" tveganja="" za="" slabe="" rezultate="" pri="" tej="" skupini="" bolnikov="" z="" visokim="" tveganjem="" primanjkuje="" ustreznih="" dokazov="" za="" informiranje="" o="" odločitvah="" o="">
Verjetno obstaja dvosmerna povezava med boleznijo COVID{0}} in kronično ledvično boleznijo: kronična ledvična bolezen poveča tveganje za hudo bolezen COVID{1}}, večja resnost bolezni COVID-19 pa vodi do povečanega tveganja za akutno in kronično ledvično disfunkcijo. Bolniki z velikim bremenom kroničnih sočasnih bolezni in šibkostjo ter bolniki z oslabljenim imunskim sistemom so izpostavljeni povečanemu tveganju tako za napredujočo KLB kot za hudo COVID-19.
INCIDENTNA IN PROGRESIVNA KBL KOT DOLGOTRAJNI ZAPLETI COVID-a-19
Čeprav je bilo tveganje za AKI dobro opredeljeno; dolgoročne posledice COVID{0}} na delovanje ledvic niso znane.46 Študija, ki je uporabila elektronske zdravstvene zapise Veterans Health Administration za izvedbo visokodimenzionalne ocene dolgotrajnega COVID-a, je poročala o povečanem tveganju za neželene ledvične manifestacije, vključno z AKI, kronično ledvično boleznijo in okužbe sečil, ki so se pojavile celo po prvih 30 dneh po diagnozi COVID-19.47 Možne mehanizme, ki spodbujajo napredovanje kronične ledvične bolezni po COVID-19, je mogoče v veliki meri združiti v tri kategorije: nerazrešena tubularna poškodba, mikro- ali makrovaskularna poškodba ali podocitopatija/ kolapsirajoča glomerulopatija (slika 1).
Nerazrešena tubularna poškodba, ki prispeva k tveganju KLB.
Možni neposredni virusni učinki na ledvice zaradi SARS-CoV-2 vključujejo poškodbe endotelija zaradi vstopa virusa in aktivacije komplementa, lokalno vnetje/sproščanje citokinov in kolapsirajočo glomerulopatijo. Posredni učinki COVID-19, ki lahko povzročijo AKI, vključujejo zmanjšanje volumna, hipotenzijo/šok, rabdomiolizo, pa tudi pogoste vzroke za AKI v bolnišnici, kot sta izpostavljenost nefrotoksinom in sepsa.46 Zgodnja obdukcija umrlih bolnikov zaradi COVID-19 na Kitajskem odkrili akutno tubularno poškodbo, ki sega od blage do hude pri vseh 26 proučevanih bolnikih.48 Prva serija obdukcije v Združenih državah je tudi ugotovila, da je bila akutna tubularna poškodba najvidnejša ugotovitev pri svetlobni mikroskopiji.49 Glede na možnost za hudo AKI lahko tveganje za kronično ledvično odpoved zaradi nerazrešene akutne tubularne nekroze (ATN) prizadene znatno število bolnikov s hudim COVID-om-19, ki preživijo do odpusta iz bolnišnice.

Slika 1.Patološki izvidi pri akutni poškodbi ledvic, povezani s COVID{0}}.
Akutno tubularno poškodbo najverjetneje povzroči lokalni in sistemski odziv na COVID-19, ki lahko povzroči hipotenzijo, aktivacijo sistema renin angiotenzin, endotelno poškodbo, aktivacijo koagulacijskih poti in mitohondrijsko poškodbo.49-51 Lokalno sproščanje citokinov kot odziv na molekularne vzorce, povezane s poškodbami in vzorci, povzroči rekrutiranje vnetnih celic in poškodbe tkiva. Zunajcelične pasti nevtrofilcev, ki jih sproščajo aktivirani nevtrofilci, imajo pomembno vlogo pri očistku virusa, prispevajo pa tudi k lokalnemu vnetju, imunotrombozi in poškodbi tkiva.52 Poleg tega obstajajo nespecifične hemodinamične spremembe, ki privedejo do AKI pri COVID-19. Dehidracija zaradi slabega peroralnega vnosa in gastrointestinalnih manifestacij lahko aktivira sistem reninangiotenzin in poslabša ledvično perfuzijo. Obstaja tudi veliko breme bolnišnične AKI; bolniki s hudim COVID-om-19 so pogosto izpostavljeni nefrotoksičnim zdravilom in tisti, ki postanejo kritično bolni, lahko razvijejo šok, nizek srčni utrip, hipoksijo in hipotenzijo.
Rabdomioliza je redka, vendar poročana posledica COVID{{0}}, ki lahko vodi tudi do akutne tubularne poškodbe prek precipitacije mioglobina in sproščanja prostih radikalov.53May et al. ugotovili, da je imelo 8 od 240 (3,3 odstotka) nativnih biopsij ledvic pri bolnikih s COVID-19 mioglobinsko nefropatijo, ki je bila znatno povečana v primerjavi z 0,1-odstotno incidenco mioglobinske nefropatije v njihovi zbirki podatkov o biopsijah, ki jo sestavlja 63.575 kontrol.54 verjetnost okrevanja AKI pri bolnišničnih bolnikih z mioglobinsko nefropatijo ni znana.
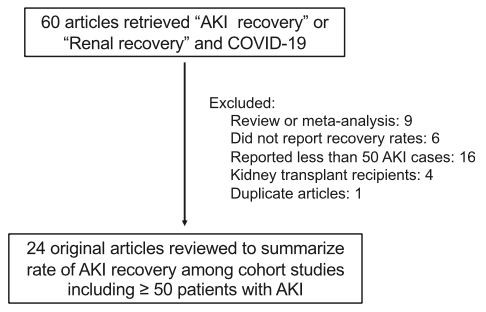
Slika 2.Identifikacija člankov, ki poročajo o stopnjah okrevanja AKI pri bolnišničnih bolnikih s hudo obliko bolezni COVID-19
To summarize the available literature reporting AKI recovery in patientst hospitalized with COVID-1, we performed a literature review using the natural library of medicine. Using the search terms "AKI recovery" or "Renal recovery" and "COVID-1900 we identified 60 articles. After the exclusions shown in Fig 2, we identified 24 unique cohort studies with ! 50 cases of hospi- talized patients with COVID-19-related AKI that reported AKI recovery rates (Table I).12,14,16,17,20,55-73Although "full recovery" is variably defined in these studies, the proportion of surviving patients that experience a full recovery by hospital discharge ranges between 19% to 79%, with the majority of studies reporting that that >50 odstotkov preživelih doživi "ozdravitev ledvic" ob odpustu iz bolnišnice.16,20,56 Med tistimi z AKI, ki je dovolj resna, da potrebujejo NRT, lahko večina preživelih prekine RRT pred odpustom iz bolnišnice, pri čemer se nadaljnja odvisnost od RRT ob odpustu iz bolnišnice giblje od 8 do 34 odstotkov. odstotkov preživelih bolnikov (tabela I).12,20,55,58,59 Čeprav le malo publikacij zagotavlja spremljanje delovanja ledvic po odpustu, razpoložljiva literatura kaže, da so stopnje okrevanja ledvic med tistimi, ki so preživeli 30-90 dni, zelo visoka, v razponu od 75 do 91 odstotkov.14,56,57 Prospektivna, nenadzorovana kohortna študija je spremljala 95 bolnikov z AKI, ki so preživeli 4 mesece, in ugotovila, da se je novonastala kronična ledvična bolezen razvila le pri 2 bolnikih (2,1 odstotka);69 to nakazuje, da je velika večina preživelih bolnikov z AKI, ki jih povzroča COVID-19, bo obnovila delovanje ledvic.
Vendar je pomembno opozoriti, da je raven kreatinina v serumu neobčutljiv pokazatelj okvare ledvic in da je treba pri ocenah okrevanja upoštevati, da bolniki med kritično boleznijo pogosto izgubljajo mišično maso, zaradi česar so lahko ocene eGFR na osnovi kreatinina manj zanesljive.69 Čeprav pri mnogih bolnikih se serumski kreatinin po AKI vrne na skoraj normalno raven, ledvice si morda ne bodo popolnoma opomogle in potrebne so študije z daljšim spremljanjem.
Iskanje ustreznih populacij za primerjavo stopenj okrevanja AKI in zmanjšanja eGFR po hospitalizaciji je izziv. Kohortna študija 182 hospitaliziranih bolnikov z AKI, povezano s COVID{1}}, je odkrila višjo stopnjo znižanja eGFR po hospitalizaciji v primerjavi s 1430 hospitaliziranimi bolniki z AKI, ki ni povezana s COVID-19, tudi po prilagoditvi glede na sočasne bolezni in resnost AKI.74 v nasprotju s tem sta dve študiji, ki sta primerjali izide AKI pri bolnikih s COVID-19 in bolniki, hospitaliziranimi zaradi gripe, ugotovili zelo podobne stopnje srednje- do dolgoročnega okrevanja in znižanja eGFR.14,16 Predvsem ima večina opazovalnih študij okrevanja AKI zelo visoke stopnje izguba spremljanja; zato so za razumevanje bremena kronične ledvične bolezni in zmanjšanja glomerulne filtracije potrebne prospektivne študije, ki vključujejo oceno biomarkerjev krvi in urina.

Tabela I.Okrevanje AKI pri AKI, povezani s COVID-19.
Mikro- ali makrovaskularna poškodba/endotelna aktivacija, ki prispeva k tveganju KLB.
Zgodnja poročila o obdukciji so pokazala, da lahko pride do mikrovaskularne poškodbe v več organih, pri čemer so obdukcije pokazale izrazito endotelno poškodbo pljuč.75 Segmentne fibrinske mikrotrombe so opazili tudi v glomerulih prvih podatkov obdukcije ledvic iz Kitajske.48 Od takrat je bilo več poročil o primerih trombotične mikroangiopatije (TMA). ), ugotovljeno z biopsijo ledvic in obdukcijo bolnikov s COVID-19.76-81 Vendar pa so May et al. pregledali 240 biopsij domačih ledvic in ugotovili, da je imelo le 3,3 odstotka dokaze o TMA, kar ni bilo bistveno povišano v primerjavi z ne-COVID-19okužena kontrolna kohorta biopsije ledvic.54
Trombocitopenija, zvišan LDH in D-dimer so pogosti pri COVID-19 in so lahko značilnost diseminirane intravaskularne koagulacije. Na celični ravni se domneva, da je lahko aktivacija trombocitov del etiologije protrombotičnega stanja, opaženega pri COVID-19, saj se SARS-CoV-2 lahko veže na trombocite prek angiotenzinske konvertaze 2 , aktiviranje trombocitov.82 Huda oblika COVID-19 lahko povzroči sindrom sproščanja citokinov, aktivacijo makrofagov in sproščanje molekul molekularnih vzorcev, povezanih s patogeni in poškodbami, ki vodijo do sproščanja tkivnega faktorja in aktivacije koagulacijskih faktorjev.83 Aktivacija komplementa lahko tudi poveča tkivnega faktorja in vodi do izgube trombomodulina, ki spodbuja hiperkoagulabilnost.53,84 Nastajajoči dokazi kažejo, da ima prekomerna tvorba ekstracelularnih pasti nevtrofilcev pomembno vlogo v patofiziologiji endotelne poškodbe in imunotromboze, ki sta značilni za hude primere COVID-19.52,{{18} } COVID-19endotelijska disfunkcija lahko poslabša osnovne kronične bolezni, ki so povezane s kronično endotelno disfunkcijo in so hude vzroke kronične ledvične bolezni, kot so hipertenzija, sladkorna bolezen in ateroskleroza.
Makrovaskularna tromboza se lahko pojavi tudi pri COVID-u-19. Pljučne embolije, možganske kapi, tromboze desnega prekata, aortne tromboze in z ledvicami povezani makrovaskularni dogodki so bili dokumentirani pri bolnikih s COVID-19.88 Dokumentirani sta bili ledvična arteritromboza in tromboza ledvične vene, vključno s primeri s povezanim infarktom ledvic; vendar so to verjetno redki dogodki.88-92
Kolapsirajoča glomerulopatija in podocitopatija, ki prispevata k tveganju KLB.
Kolapsirajoča glomerulopatija je dobro dokumentiran zaplet virusnih okužb, najpogosteje okužbe z virusom humane imunske pomanjkljivosti (HIV), virusom Epstein-Barr, citomegalovirusom in parvovirusom B19.93 Pred kratkim so poročali, da je lahko okužba s SARS-CoV-2 dodaten »viralhit«, ki lahko povzroči kolabirajočo glomerulopatijo.94
Za kolapsirajočo glomerulopatijo je značilno kolapsiranje segmentnega ali globalnega glomerulnega snopa s hipertrofijo in hiperplazijo ležečih podocitov.95-98Kolapsirajoča glomerulopatija je povezana z genetskimi različicami APOL1 z visokim tveganjem (G1/G1, G2/G2 ali G1/G2). ).O veliki večini dokumentiranih primerov kolapsirajoče glomerulopatije,-19povezane s COVID-om, so poročali pri bolnikih zahodnoafriškega ali afroameriškega porekla. Ocenjuje se, da ima 10 do 15 odstotkov afroameričanov dva alela APOL1 z visokim tveganjem, kar kaže na to, da je lahko velik delež temnopolte populacije v ZDA v nevarnosti za kolaps glomerne ulopatije.99 May et al. poročali, da je imelo 44 od 48 (92 odstotkov) bolnikov s kolapsirano glomerulopatijo, povezano s COVID-19-, visokorizične genotipe APOL1.54
Primeri kolapsirajoče glomerulopatije, povezane s COVID-19, ki so običajno prisotni z AKI, močno proteinurijo in hipoalbuminemijo.95,100-105 V veliki večini primerov kolapsirajoče glomerulopatije, povezane s COVID-19, najdemo tudi akutno tubularno poškodbo .54 Kolabirajoča glomerulopatija, povezana s COVID-19, se lahko pojavi pri bolnišničnih bolnikih z blagimi respiratornimi simptomi, kar kaže, da za razliko od ATN ali rabdomiolize, povezane s COVID, tveganje za kolabirajočo glomerulopatijo, povezano s COVID-19, ni neposredno povezano z resnostjo povezanih respiratornih simptomov na COVID-19.95
Nekateri bolniki so imeli minimalno spremenjeno bolezen ali žariščno segmentno glomerulosklerozo brez znakov kolapsa na biopsiji, kar kaže, da lahko obstaja spekter podocitopatije, ki prizadene bolnike s COVID-19. May et al. izvedli genotipizacijo APOL1 pri temnopoltih ali latinoameriških bolnikih, pri katerih so se razvile druge oblike žariščne segmentne glomeruloskleroze ali bolezni z minimalnimi spremembami, in ugotovili, da je imelo 8 od 11 (72,7 odstotka) genotipe APOL1 z visokim tveganjem, kar nakazuje, da morda obstaja spekter ledvične bolezni, povezane z APOL1, ki jo sproži COVID{ {9}}.54 Verjetno je, da primeri kolapsirajoče glomerulopatije in podocitopatije, povezani s COVID-19, o katerih poroča literatura, predstavljajo hud fenotip te bolezni. Za določitev incidence proteinurije po COVID-u so potrebne prospektivne študije-19. Poleg tega, ker se kolapsirajoča glomerulopatija lahko pojavi pri bolnikih z blago boleznijo COVID-19, so lahko tudi bolniki, ki ne potrebujejo zdravniške pomoči, še vedno izpostavljeni tveganju za razvoj očitne ali subklinične kolapsirne glomerulopatije, ki jo je mogoče odkriti le z naključnimi laboratorijskimi preiskavami mesece ali leta po okužbi. To je še posebej pomemben dejavnik glede na visoko razširjenost genotipov APOL1 z visokim tveganjem med Afroameričani.99

Slika 3.Stopnja okužbe s COVID-19 med rasnimi inetnične skupine v prebivalstvu ZDA
Natančen mehanizem, s katerim okužba s SARS-CoV-2 povzroči kolaps glomerulopatije, ni pojasnjen. Protivirusne poti, zlasti regulacija interferongama, so lahko pomembni induktorji bolezni ledvic pri posameznikih z visokorizičnim genotipom APOL1.53,94,106 Obstajajo nasprotujoči si dokazi, ali se virusni delci in RNA iz SARS-CoV-2 neposredno odlagajo v ledvic.107 Dokaze za in proti neposredni virusni okužbi so nedavno dobro povzeli Hassler in sodelavci.108 V svojem pregledu dosedanjih študij je bila prisotnost SARS-CoV-2 nakazana z vsaj eno od uporabljenih metod (imunohistokemija, RT -PCR ali in situhibridizacija) v ledvicah 102 od 235 bolnikov, pri katerih je bila opravljena biopsija (43 odstotkov).108 Največja serija biopsij ledvic May et al. ni mogel potrditi SARS-CoV-2 RNA s hibridizacijo in situ.54 Obstaja še vedno negotovost, saj je potrebnih več podatkov o biopsiji ledvic, zlasti v zgodnjih fazah bolezni. Vendar pa tudi brez neposredne invazije spremembe v mikrookolju, ki jih povzroči virus okoliški podociti (povečana proizvodnja citokinov) lahko sproži kolaps glomerulopatije.98 Tvegani aleli APOL1 imajo lahko tudi mehanično vlogo – virusne okužbe stimulirajo gostiteljsko proizvodnjo interferona, ki stimulira ekspresijo gena APOL1, kar lahko poslabša škodljive učinke polimorfizma APOL1 na delovanje ledvic in vodi do kolapsa glomerulopatije.109
May et al. skušal ugotoviti, ali je kolapsirajoča glomerulopatija, povezana s COVID-19, obogatila bolnike s COVID-19 z izvedbo večcentrične študije, ki je primerjala 240 nativnih biopsij ledvic, pridobljenih pri bolnikih, okuženih s COVID-19, s {{5} }letno zbirko podatkov o patologiji ledvic v ZDA kot kontrolo.54 Ugotovili so, da se je kolabirajoča glomerulopatija pojavila pri 25,8 odstotka primerov COVID-19 v primerjavi z 1,8 odstotka v celotni 5-letni zbirki podatkov in 28 odstotki bolnikov z virusom HIV. Ta študija poudarja pomen primerjalne analize v primerjavi s kontrolnimi bolniki. Možno je tudi, da se nekatere ledvične patologije razvijejo naključno in sočasno s COVID-19, kar je težko vedeti, če se zanašamo na poročila o primerih in serije primerov, ki lahko trpijo zaradi pristranskosti objave. Za oceno tveganja za nastanek proteinurije in glomerularne bolezni po COVID-u bodo potrebne prospektivne študije s skrbno usklajenimi kontrolami-19.

Slika 4.Dejavniki, ki prispevajo k povečanemu tveganju za neželene ledvične izide med rasnimi in etničnimi manjšinami.
RASNE IN ETNIČNE RAZLIKE TER TVEGANJE KPK PO COVID-u-19
COVID-19 je nesorazmerno prizadel rasne in etnične manjšine v smislu splošne stopnje okužbe in umrljivosti zaradi bolezni. Pri temnopoltih in latinskoameriških bolnikih je večja verjetnost, da bodo testi pozitivni na COVID-19 kot pri belih bolnikih.110 Od junija 2021 je CDC poročal, da se je 28,8 odstotka primerov COVID-19 v ZDA pojavilo pri španskih ali latinskoameriških posameznikih, kljub temu, da predstavlja le 18,5 odstotka prebivalstva. Slika 3A prikazuje razčlenitev primerov COVID-19 v ZDA kot tudi razčlenitev celotnega prebivalstva ZDA.111 Med hospitaliziranimi bolniki so bili temnopolti bolniki manj verjetno kot belci, da bi hudo zboleli ali umrli; vendar so imeli temnopolti bolniki višjo izvenbolnišnično umrljivost zaradi COVID-19 in skupna stopnja umrljivosti pri temnopoltih Američanih je več kot dvakrat višja od stopnje umrljivosti zaradi COVID-19 pri belih Američanih.110,112Serpastocelična bolezen, ki prizadene predvsem ljudi afriškega porekla, je lahko tudi dejavnik tveganja za hospitalizacijo in smrt zaradi COVID-a-19.112,113 COVID-19povezana ledvična bolezen se zdi, da že nesorazmerno prizadene temnopolte; v študiji Mayeta sod. temnopolti bolniki so bili nesorazmerno prizadeti, kar je predstavljalo 44,6 odstotka od 240 domačih biopsij ledvic COVID-19, v primerjavi s 15,4 odstotki bolnikov v zbirki podatkov USbiopsy, ki je služila kot kontrola.
Razlike v pobolnišnični oskrbi lahko vplivajo tudi na tveganje KLB. Priporočljivo je, da bolniki z AKI (vključno s COVID-19-povezano AKI) prejmejo pobolnišnično oskrbo pri nefrologu, da se zagotovi razrešitev AKI, optimizira krvni tlak in zmanjša izpostavljenost morebitnim nefrotoksinom. Obstajajo dobro dokumentirane razlike med manjšinskimi populacijami oskrbe po bolnišničnem zdravljenju, zato lahko razlike v dostopu do subspecialistične oskrbe in spremljanja po hospitalizaciji prispevajo k bremenu KLB, s katerim se soočajo pripadniki rasnih in etničnih manjšinskih skupin, ki jih je prizadel COVID-19 .114 Večina prejemnikov Medicaid je temnopoltih ali Latinoameričanov; Za prejemnike Medicaida je na splošno manj verjetno, da bodo premeščeni v ustanovo za dolgotrajno oskrbo ali kvalificirano zdravstveno nego po tem, ko so bili na enoti za intenzivno nego.114 Za temnopolte in latinskoameriške bolnike je večja verjetnost, da bodo odpuščeni domov, pri temnopoltih pacientih je manjša verjetnost, da bodo opazili izboljšave kot belci. vsakodnevno življenje po kritični bolezni.115-117 Temnopolti in latinskoameriški bolniki, ki so odpuščeni v negovalno ustanovo, gredo pogosto v ustanove z višjimi stopnjami ponovnega sprejema in nižjimi stopnjami uspešne odpustitve v skupnost.118 Zmanjšati tveganje za kronično ledvično bolezen. po AKI,-19-povezani s COVID-om, je ključnega pomena zagotoviti bolnikom dostop do post-akutne in nefrološke oskrbe, kadar je to klinično indicirano.
Razlike se kažejo tudi v različnih stopnjah cepljenja proti COVID{0}}. Od 20. junija 2021 je CDC poročal, da je bilo od 92 milijonov cepljenih ljudi v Združenih državah 8,7 odstotka temnopoltih in 14,1 odstotka Latinoafriških, čeprav te skupine predstavljajo 12,5 oziroma 18,5 odstotka prebivalstva ZDA (slika 3B).111
Zdravniki in javnost se morajo zavedati, da lahko sotočje bioloških, družbenih in ekonomskih dejavnikov ter sistemskega in institucionalnega rasizma privede do povečanega bremena kronične ledvične bolezni pri bolnikih iz rasnih in etničnih manjšin, pri katerih se razvije COVID-19 (slika 4).

Cistanche zdravijo bolezni ledvic.
Za več informacij kliknite na sliko.
ZAKLJUČEK IN PRIHODNJE USMERITVE
Poškodba ledvic je pomemben in pogost neželeni izid bolezni COVID-19. Tako AKI kot kronična ledvična bolezen sta povezani s hudo boleznijo COVID-19 in tveganjem smrti. COVID-19 lahko povzroči KLB pri preživelih zaradi nerazrešene akutetubularne poškodbe, ki se pojavi pri bolnikih s hudo boleznijo; kot posledica podocitopatije, ki je bila močno povezana z visokorizičnimi genotipi APOL1; ali s povzročanjem endotelijske ali vaskularne poškodbe, ki spodbuja napredovanje kronične ledvične bolezni. Čeprav več študij nakazuje, da so lahko stopnje AKI pri COVID-19 višje od ustreznih kontrolnih skupin in da je okrevanje po odpustu iz bolnišnice nižje kot pri ustreznih kontrolnih skupinah, se zdi, da je srednje- do dolgoročno okrevanje AKI visoko pri bolnikih, ki jih spremljamo po odpustu iz bolnišnice. Resnično breme kronične ledvične bolezni po COVID-19 še ni bilo natančno ugotovljeno, zato smo omejeni pri ocenjevanju tveganja kronične ledvične bolezni iz naborov opazovanih podatkov zaradi visokih stopenj izgube pri spremljanju. Potrebne so prospektivne študije, ki longitudinalno merijo delovanje ledvic in proteinurijo. Upajmo, da bo to obravnavano s kohortnimi študijami Researching COVID to Enhance Recovery (RECOVER) in drugimi načrtovanimi prospektivnimi študijami.119
